“Stoppen met roken speelt altijd in je voordeel”
Longkanker is een kwaadaardige ziekte. Bovendien is het de meest dodelijke kanker. Toch wil dr. Maarten Criel, longarts in het Ziekenhuis Oost-Limburg (ZOL), patiënten met longkanker perspectief geven: “De geneeskunde is de afgelopen jaren enorm geëvolueerd. Er is meer kans op genezing, sommige vormen van longkanker evolueren tot een chronische ziekte en de meeste behandelingen zijn veel beter te verdragen.”
Wat is longkanker?
Dr. Criel: “Longkanker is een kwaadaardige ziekte die ontstaat uit ‘fouten’ of mutaties die zich opstapelen in het DNA van een longcel waardoor deze zich ontwikkelt tot een tumor. De opeenstapeling van mutaties zorgt ervoor dat de cel sneller gaat groeien en zich kan verspreiden. Zo ontstaan er uitzaaiingen buiten de longen. Het is vaak een proces van jaren voor de gemuteerde cel zich uit als een kwaadaardige ziekte. Bij longkanker zijn er twee grote types: de niet-kleincellige longkanker en de kleincellige longkanker. De kleincellige vorm zien we meestal bij forse rokers. Het gaat om een agressiever type waarvoor er minder therapeutische mogelijkheden zijn, zeker in een uitgezaaid stadium. Niet-kleincellige longkanker vinden we zowel bij rokers als bij niet-rokers. Voor dat type zijn er vaak meer behandelingsmogelijkheden.”
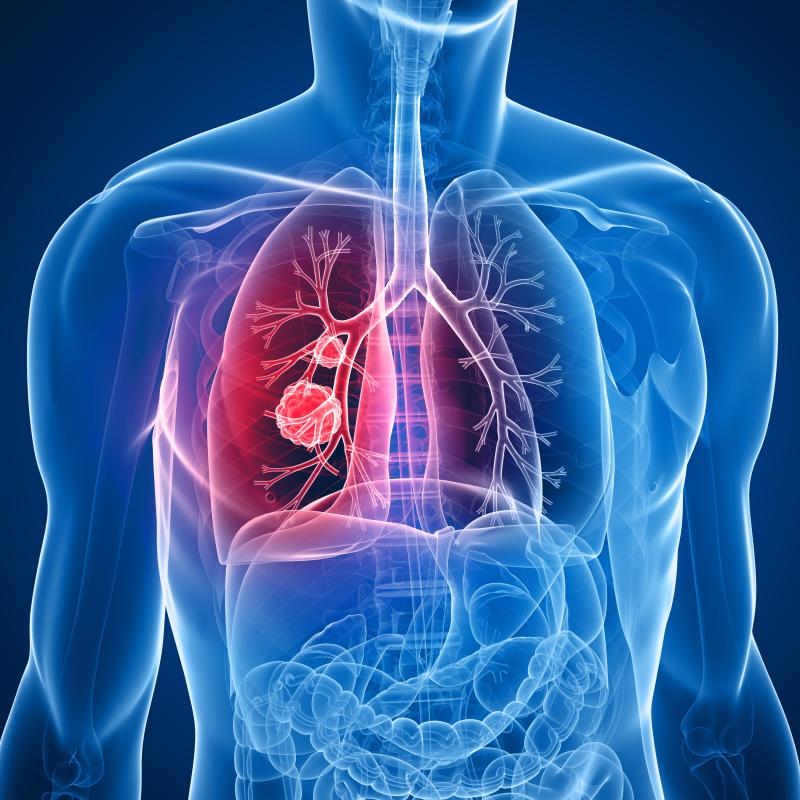
Hoe agressief is longkanker?
“Wereldwijd is longkanker de grootste oorzaak van kankergerelateerde overlijdens. Omdat een long een orgaan is met veel bloed-en lymfevaten, kan de tumor zich hierlangs gemakkelijk verspreiden naar de rest van het lichaam. Bovendien verloopt de ziekte in het begin meestal zonder symptomen. Dat maakt dat patiënten vaak pas bij de longarts komen als er al uitzaaiingen zijn. In dat stadium proberen we de ziekte zoveel mogelijk onder controle te houden. Door nieuwe behandelingen kunnen sommige vormen van uitgezaaide longkanker evolueren tot een chronische ziekte.”
Is roken de voornaamste oorzaak van longkanker?
“70 tot 80% van de longkankers is het gevolg van het roken van tabak. Maar niet alle rokers krijgen longkanker en ook sommige niet-rokers of passieve rokers kunnen het krijgen. Verschillende factoren spelen hierbij een rol. Zo zien we in bepaalde families meer kwaadaardige ziektes. Maar ook omgevingsfactoren zoals luchtvervuiling en fijn stof kunnen een rol spelen. Bepaalde beroepsgroepen die op het werk blootgesteld zijn aan stoffen zoals asbest, radium, arsenicum, nikkel, chroom en teer hebben vaak een verhoogd risico.”
“Er wordt nog volop onderzoek gedaan naar de oorzaken van longkanker. We weten enkel dat roken de kans op longkanker sterk verhoogt. Ook de link met een langdurige blootstelling aan asbest en longvlieskanker is duidelijk, maar bij de andere omgevingsfactoren zien we een minder sterke associatie. Bewijzen hiervoor ontbreken nog.”
“Als je niet rookt, kan je je risico op longkanker sowieso sterk naar beneden halen. Dat meer mannen dan vrouwen roken, vertaalt zich in de cijfers: jaarlijks zijn er in Vlaanderen ongeveer 3.000 nieuwe gevallen bij mannen. Bij vrouwen is dat de helft.”
Zijn er meer patiënten met longkanker dan vroeger?
“We zien een stijging van het aantal longkankers bij vrouwen omdat steeds meer vrouwen roken. Maar er is ook een stijging van longkankers die niet direct een verband hebben met roken. Bij mannen is er een dalende trend. De meeste diagnoses stellen we bij de oudere populatie. Longkanker onder de vijftig jaar is zeldzaam, de grootste piek ligt boven de leeftijd van zestig jaar.”
Wat zijn de symptomen?
“In het begin heeft een patiënt meestal geen klachten omdat er geen pijnreceptoren zijn in het longweefsel. Net zoals bij andere kankers zijn er vaak meerdere algemene klachten bij longkanker: vermageren, koorts, vermoeidheid … Omdat die op het eerste gezicht niet meteen met de longen in verband staan, wordt er vaak tijd verloren. Maar er zijn ook een paar alarmsignalen die je aangeven dat je naar de dokter moet: pijn op de borstkas, hoestklachten die niet verdwijnen, ophoesten van bloed, heesheid, kortademigheid … Die zaken kunnen ernstig zijn en moeten altijd nagekeken worden.”
“Wanneer de ziekte zich verspreidt, zijn de symptomen afhankelijk van de organen die aangetast zijn. Bij aantasting van de hersenen, zien we neurologische klachten die kunnen gaan van verwardheid tot verlamming. Bij uitzaaiingen in het bot heeft de patiënt botpijn.”
Bij de meeste patiënten kunnen we de symptomen dankzij therapie of medicatie goed onder controle houden

In welke mate kan je de symptomen onder controle houden?
“Bij de meeste patiënten kunnen we de symptomen – zeker kortademigheid en pijn – goed onder controle houden met behulp van therapie of medicatie. Dat is erg belangrijk voor de levenskwaliteit.”
Hoe probeer je de ziekte snel te detecteren als de symptomen pas later komen?
“Longartsen – maar ook de eerstelijnszorg – moeten heel bedacht zijn op alarmsymptomen, zeker bij risicopatiënten als rokers. Er wordt nagedacht of het nuttig zou zijn om bij hoogrisicopatiënten een soort screening te organiseren zoals dat bij borst- en darmkanker gebeurt. Uit onderzoek blijkt dat je door screening via een CT-scan veel hoogrisiscopatiënten zonder symptomen kan oppikken in een vroeg stadium van de ziekte.”
Hoe wordt longkanker behandeld?
“Alles hangt af van het stadium waarin de ziekte wordt vastgesteld. In een vroeg stadium zijn er meestal nog genezingskansen, in een later stadium is genezing niet meer mogelijk. In een vroegtijdig stadium streven we een volledige genezing na door de tumor te opereren of te bestralen. We nemen het stuk van de long waarin de tumor zit weg, of verbranden alle tumorcellen via radiotherapie. Soms is er een bijkomende nabehandeling nodig, bijvoorbeeld met chemotherapie. Kan de tumor niet geopereerd worden, maar is hij wel nog beperkt tot de long en borstkas, dan is een gecombineerde behandeling met chemotherapie en bestraling mogelijk. Is de ziekte in een uitgezaaid stadium dan is genezing niet meer mogelijk. In dat geval zijn er meestal drie opties: immuuntherapie, een combinatie van chemo- met immuuntherapie of doelgerichte therapie, vaak via tabletten. De behandelingen zijn de laatste jaren enorm verbeterd. Met immuuntherapie kunnen we nu ook in een vroeger stadium ingrijpen waardoor de overlevingskansen sterk toenemen. Ook doelgerichte therapie zorgt voor meer perspectieven. Bij elke longkanker wordt opgespoord of er een specifieke dominante mutatie in het genetisch materiaal van de tumorcel aanwezig is die verantwoordelijk is voor het ontstaan van de ziekte. Zo kan het probleem worden aangepakt bij de bron.”
Welk perspectief heeft een patiënt wanneer de ziekte niet op tijd wordt ontdekt?
“Ofwel slaat de behandeling goed aan, en evolueert de kanker naar een chronische ziekte. Ofwel slaat de behandeling maar voor een tijdje aan en is de levensduur beperkt van één tot drie jaar, soms wat langer. De snelheid waarmee een kanker groeit, hangt af van het type longkanker. Kleincellige longkanker kan op enkele maanden heel snel groeien. Een niet-kleincellige longkanker kan een trager verloop hebben. Er kunnen maanden tot jaren zitten tussen het ontstaan van de kanker en het ontwikkelen van een uitgezaaide ziekte.”
“De genezingskansen bedragen negentig procent of meer wanneer de kanker in een vroeg stadium wordt behandeld. In een later stadium van de ziekte kan je ook genezen, maar is herval binnen de eerste twee jaar mogelijk. Bijna de helft van de patiënten in een lokaal gevorderd stadium wordt geconfronteerd met herval na één tot twee jaar.”
Hoe kunnen mensen het risico op longkanker verkleinen?
“Stoppen met roken of niet roken is ten zeerste aanbevolen. Daarnaast is het belangrijk gezond te leven, gevarieerd te eten, regelmatig te bewegen (sporten, wandelen) en niet te veel alcohol te drinken.”
“Vroeger kende men de risico’s van roken niet. Intussen wordt de tabakslobby meer aan banden gelegd. Zo is er geen reclame meer voor roken, heb je de waarschuwingen op de pakjes, is de prijs per gram tabak sterk verhoogd en zijn er preventieacties om te stoppen met roken. Toch rookt nog altijd één op de vijf Vlamingen. En eens iemand verslaafd is aan roken, is het niet meer zo gemakkelijk om te stoppen.”
“Wanneer een roker bij ons de diagnose longkanker heeft gekregen, starten we de rookstopbegeleiding. Patiënten die blijven roken, hebben immers een minder goede prognose. Bovendien hebben ze risico op het ontstaan van een nieuwe longkanker, op een versnelde afbraak van het longweefsel en op een hartinfarct.”
Welke impact heeft de diagnose op iemands leven?
“De impact van longkanker op een patiënt is groot. Wij werken voor de behandeling met een multidisciplinair team. Hierbij is ook aandacht voor de psychologische impact van de ziekte op de patiënt en zijn omgeving, de mensen die de patiënt ondersteunen en eventueel verzorgen. Zij moeten zelf ook vaak door een rouwproces dat zwaar kan zijn. Hier kan de thuisverpleging een belangrijke rol spelen: zij kunnen signaleren wanneer het voor de mantelzorger te veel wordt. Hun input en inzicht is heel belangrijk.”
“We proberen ook steeds met de patiënt en met de omgeving van de patiënt te bespreken wat ze willen wanneer er geen therapie meer mogelijk is en we enkel de symptomen nog kunnen controleren. Wil de patiënt thuis verzorgd worden en sterven, of verkiest hij of zij een ziekenhuisomgeving? Samen met psychologen en verpleegkundigen van het palliatief team ondersteunen we de patiënt hierbij en leggen we alle mogelijkheden uit. Patiënten moeten weten dat we hen nooit laten lijden en dat ze zelf kunnen kiezen wat ze willen wanneer de ziekte in een terminaal stadium komt. Velen willen zo lang mogelijk thuis blijven omdat daar een goede omkadering is. Door de goede hulp van de thuisverpleging is dit vaak nog mogelijk.”
Klachten zoals pijn op de borstkas, ophoesten van bloed of kortademigheid moet je altijd laten nakijken
Kostprijs behandeling en financiële voordelen
Longkanker wordt door de meeste mutualiteiten erkend als een ernstige ziekte. Een patiënt heeft daardoor recht op een verhoogde terugbetaling van de kosten die bij de behandeling horen:
- therapie
- hulpmiddelen zoals medicatie of verbandmiddelen
- wanneer de ziekte niet meer te genezen is, kan de patiënt via zijn of haar huisarts een palliatief statuut aanvragen waar extra voordelen en tegemoetkomingen aan gekoppeld zijn
- mantelzorgers kunnen een mantelzorgstatuut aanvragen via het ziekenfonds van de mantelzorger. Meer informatie op vind je hier.